Cada año, el Mes de Concientización sobre el Cáncer Cervical representa una oportunidad fundamental para fortalecer el conocimiento y la acción frente a una de las neoplasias más prevenibles y, al mismo tiempo, una de las que con mayor claridad evidencia las desigualdades en el acceso a la atención sanitaria. El cáncer cervical continúa siendo un desafío relevante para la salud pública y para la salud de la mujer, ya que impacta de forma directa su bienestar físico, emocional y social (1).
A pesar de los avances científicos y tecnológicos, miles de mujeres continúan enfrentando diagnósticos tardíos, tratamientos complejos y consecuencias que podrían evitarse mediante estrategias adecuadas de prevención, detección temprana y tratamiento oportuno. En este sentido, la concientización no solo busca visibilizar la enfermedad, sino promover una visión integral que combine ciencia, acceso, educación y responsabilidad colectiva, colocando a la mujer como eje central de las políticas de salud (2).
El cáncer cervical y su impacto en la salud de la mujer
El cáncer cervical se origina en las células del cuello uterino y, en la mayoría de los casos, se desarrolla de forma progresiva a partir de lesiones precursoras que pueden identificarse con anticipación mediante programas de tamizaje efectivos (1). Esta característica lo convierte en uno de los pocos tipos de cáncer con un alto potencial de prevención y control cuando existen programas adecuados de vacunación contra el VPH, detección temprana y tratamiento oportuno.
Sin embargo, a nivel mundial, el cáncer cervical sigue siendo una de las principales causas de muerte por cáncer en mujeres. De acuerdo con datos de la Organización Mundial de la Salud (OMS) y la Agencia Internacional para la Investigación del Cáncer (IARC), en 2022 se registraron más de 660.000 nuevos casos y alrededor de 350.000 defunciones relacionadas con esta enfermedad (3). La mayor carga se concentra en países de ingresos bajos y medianos, donde el acceso a servicios de salud, tecnologías diagnósticas y tratamiento especializado es limitado (3).
Estas cifras reflejan no solo el impacto clínico del cáncer cervical, sino también profundas inequidades en la atención sanitaria. Desde una perspectiva integral, la salud de la mujer requiere un abordaje que priorice la prevención, la detección temprana y el tratamiento oportuno como componentes esenciales de equidad y justicia social (1,2).
Estrategia Global 90-70-90: eliminando el cáncer cervical como problema de salud pública
Con el objetivo de reducir de manera sostenida la incidencia y la mortalidad por cáncer cervical, la OMS impulsó la Estrategia Global 90-70-90, que establece metas claras y medibles (1):
- 90% de las niñas completamente vacunadas contra el VPH antes de los 15 años.
- 70% de las mujeres tamizadas con pruebas de alto rendimiento antes de los 35 años y nuevamente antes de los 45 años.
- 90% de las mujeres diagnosticadas con enfermedad cervical tratadas y manejadas adecuadamente.
Estas metas reconocen que ninguna intervención por sí sola es suficiente. La integración efectiva de vacunación, tamizaje y tratamiento permite no solo disminuir la incidencia del cáncer cervical, sino también reducir de manera significativa la mortalidad asociada a esta enfermedad (1,4).
VPH: el origen del cáncer cervical
El virus del papiloma humano (VPH) es el principal factor etiológico del cáncer cervical. Se trata de un grupo de virus altamente prevalentes que se transmiten principalmente por contacto sexual. Se estima que la mayoría de las personas sexualmente activas se infectarán con VPH en algún momento de su vida; sin embargo, en la mayoría de los casos, la infección es transitoria y eliminada espontáneamente por el sistema inmunológico (5).
El riesgo aparece cuando la infección por genotipos de VPH de alto riesgo persiste en el tiempo. Esta persistencia puede inducir cambios celulares progresivos que inician como lesiones precancerosas y, si no se detectan ni tratan oportunamente, pueden evolucionar hacia cáncer cervical invasivo (3,5). La comprensión de esta relación causal ha permitido desarrollar estrategias altamente efectivas de prevención primaria y secundaria (1).
Salud de la Mujer: Prevención, Detección y Tratamiento
La prevención del cáncer cervical se basa en dos pilares fundamentales: la vacunación contra el VPH y el tamizaje mediante pruebas de alto rendimiento (1,4). Ambas estrategias son complementarias e indispensables para lograr una reducción sostenida de la incidencia y mortalidad.
La evidencia científica demuestra que las pruebas basadas en la detección del VPH son más sensibles que la citología convencional para identificar el riesgo real de desarrollar cáncer cervical (1,5). En este contexto, las pruebas de PCR en tiempo real (RT-PCR, por sus siglas en inglés) permiten detectar directamente el material genético del virus, incluso antes de que existan cambios celulares visibles.
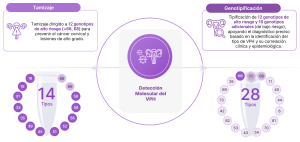
Genotipificación completa del VPH y estratificación del riesgo
La genotipificación completa del VPH representa un avance clave y un apoyo actual para la estratificación del riesgo en las mujeres. No todos los genotipos de VPH de alto riesgo presentan el mismo potencial oncogénico ni el mismo comportamiento clínico. La identificación individual de genotipos, especialmente de aquellos asociados a mayor riesgo como VPH 16 y 18, permite estimar con mayor precisión la probabilidad de progresión a lesiones de alto grado y cáncer cervical (5).
Este enfoque aporta beneficios sustanciales:
- Identificación temprana de mujeres con mayor riesgo de progresión.
- Optimización del seguimiento clínico según el perfil de riesgo individual.
- Reducción de sobretratamientos innecesarios en infecciones transitorias.
- Mejora de la eficiencia y costo-efectividad de los programas de tamizaje (1,5).
Desde la perspectiva de la salud de la mujer, la genotipificación completa permite un modelo de atención más personalizado, basado en evidencia científica y centrado en el riesgo real de cada paciente.
La incorporación de la autotoma de muestra ha demostrado ser una herramienta eficaz para ampliar el acceso al tamizaje, especialmente en contextos con barreras geográficas o socioculturales (4). Combinada con pruebas moleculares y genotipificación completa, fortalece un enfoque de atención más accesible, autónomo y centrado en la paciente.
El tratamiento oportuno de las lesiones identificadas y el seguimiento clínico adecuado reducen de manera significativa la progresión hacia cáncer invasivo y refuerzan la confianza de las mujeres en los programas de prevención (1,4).
La salud de la mujer como eje de la transformación
Proteger la salud de la mujer es proteger el bienestar colectivo. El cáncer cervical impacta profundamente dimensiones como la maternidad, la sexualidad, la estabilidad emocional y la calidad de vida. Su prevención y control requieren el compromiso coordinado de gobiernos, sistemas de salud, profesionales sanitarios, industria y sociedad civil (1,2).
La ciencia ha demostrado que el cáncer cervical puede ser eliminado como problema de salud pública cuando se aplican de manera sistemática la vacunación contra el VPH, las pruebas moleculares con genotipificación completa, el acceso a tratamientos efectivos y programas de seguimiento adecuados (1,3).
Conclusión
El cáncer cervical es hoy una enfermedad prevenible, detectable de manera temprana y tratable de forma eficaz. El desafío actual no es la falta de herramientas, sino garantizar su implementación equitativa. La vacunación contra el VPH, el tamizaje con pruebas moleculares de alta sensibilidad, la genotipificación completa del VPH y el acceso a tratamientos oportunos deben integrarse en un modelo continuo que coloque a la salud de la mujer en el centro de todas las decisiones (1).
Invertir en prevención, diagnóstico y tratamiento no solo reduce la carga del cáncer cervical, sino que contribuye a construir sistemas de salud más justos, eficientes y centrados en la dignidad de las mujeres.
Referencias
(1) Organización Mundial de la Salud (OMS). Global strategy to accelerate the elimination of cervical cancer as a public health problem, 2020.
(2) Organización Panamericana de la Salud (OPS). Eliminación del cáncer cervicouterino en las Américas: guía para la acción, 2020.
(3) Agencia Internacional para la Investigación del Cáncer (IARC). IARC marks Cervical Cancer Awareness Month, 2026.
(4) National Cervical Cancer Coalition (NCCC). Cervical Health Awareness Month, 2026.
(5) HPV World. Human Papillomavirus and related diseases report, 2024.